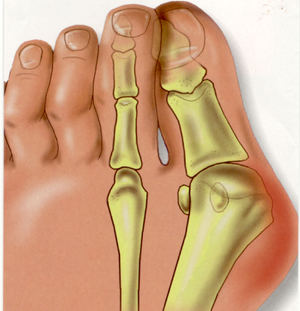
Вальгусная деформация стопы – это сегодня одна из наиболее распространенных патологий, проявляющаяся в отклонении большого пальца ноги внутрь стопы. Помимо некрасивого вида, эта патология нарушает всю структуры стопы: связки, сухожилия, суставы и кости.
Кроме появления выпирающей кости на внутренней части стопы и искривления пальца, возможно проявление и иных ортопедических заболеваний, к ним относятся:
- хронические бурситы,
- варусные внутренние отклонения плюсневой кости,
- деформирующие артрозы,
- экстозы головок кости,
- комбинированное или поперечное плоскостопие.
Причины вальгусной деформации стопы
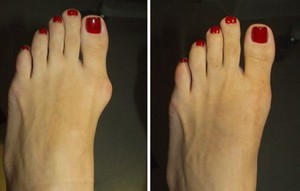
Факторов, которые провоцируют образование косточек на ступне, может появиться несколько. В их число можно отнести и генетическую расположенность к этой болезни, и присутствие воспалительных процессов на суставах и связках.
Также осложнения в форме выпирающих косточек на ногах могут появляться в результате таких патологий с ногами, как плоскостопие и косолапость.
Как правило, этой патологии больше подвержены женщины, у них вальгусная деформация пальца является самой частой ортопедической проблемой после 30 лет.
Наверное, самой популярной причиной образования вальгусной деформации ноги у молодых девушек является постоянная носка красивой, но неудобной, слишком узкой обуви, и моделей на большом каблуке.
Сюда относится и носка очень короткой обуви, а также обуви меньше размера, когда пальцы на ступне все время находятся в неестественном вынужденном положении, способствующему образованию бурсита большого пальца (а он и может провоцировать вальгусную деформацию ноги).
Постоянное искривление ноги в каком-то месте и приводит к образованию шишки. Через время эти выпирающие шишки начинают доставлять довольно болезненные ощущения и дискомфорт.
В основе вальгусной деформации пальца находится также врожденная слабость соединительной и костной тканей, она и приводит к появлению плоскостопия (тем более, это относится к женщинам, поскольку у них соединительная ткань по своей природе очень слабая и склонна быстро деформироваться при наличии отрицательных факторов).
Необходимо еще раз сделать акцент на том, что к деформациям ноги, в первую очередь, приводит плохо подобранная обувь. Обувь с узким носом или на больших каблуках создает неравномерную нагрузку на переднюю часть ноги, из-за этого со временем и появляется деформация этого участка, образуется артроз большого пальца.
С учетом этого наилучший выход из этой ситуации – это предупреждать проявление этого заболевания. Если же вдруг вы увидели, что отмечается деформация стопы и шишка уже начала расти – необходимо в срочном порядке обратиться к врачу за помощью.
Подводя итог данному разделу можно выделить такие причины, в результате которых появляется вальгусная деформация большого пальца:
- Остеопороз – при этом заболевании происходит выход кальция из костей, а также меняется их структура. Что и провоцирует деформацию костей и стопы.
- Плоскостопие – практически у каждого пациента, который страдает от этой патологии, также имеется и поперечное плоскостопие. У многих из них определяют и продольное плоскостопие.
- Наследственная расположенность к болезни – не окрепшим мышечно-связочная система может быть от рождения. В этом случае довольно высокий риск появления плоскостопия, которое и является причиной вальгусной деформации ноги.
- Излишний вес – в случае излишней массы наблюдается повышение нагрузки на ноги и появления плоскостопия, а уже, как результат этого, и образуется вальгусная деформация большого пальца.
- Нарушения эндокринной системы – из-за сильных изменений гормонального фона, к примеру, при климаксе или беременности либо даже просто незначительные, но периодические его колебания, обуславливающиеся менструальным периодом – все это может являться причиной слабости связочного аппарата, а оно, как уже выше говорили, и приводит к появлению плоскостопия и деформациям ноги.
- Неправильно выбранная обувь (про это подробно описывалось в начале раздела о причинах заболевания).
- Также к причинам появления патологии относятся и разные повреждения ступней.
Разновидности заболевания
В медицине существуют такие разновидности вальгусной деформации ног:
-
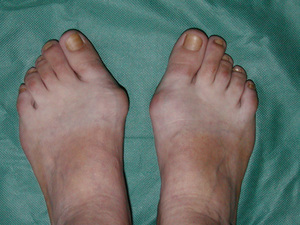
врожденная,
- статическая,
- результат лечения косолапости,
- рахитическая,
- паралитическая,
- травматическая.
Помимо этого, есть три стадии вальгусной деформации большого пальца ноги, которые зависят от угла его отклонения:
- Первая стадия – палец отклонен меньше, чем на 20 гр.,
- Вторая стадия – палец отклонен на 25-35 гр.,
- Третья стадия – палец отклонен под углом больше 35 градусов.
Признаки и симптомы
Для определения этой ортопедической патологии на первых этапах, необходимо знать, какие бывают первичные появления болезни. Обычные появления симптомов различают с учетом ее стадии.
На начальном этапе заболевания можно выделить следующие появления:
-
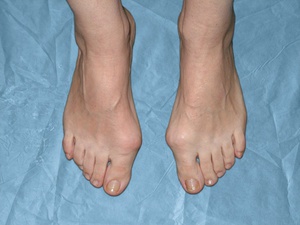
Первый и основной симптом заболевания – это болезненные и дискомфортные ощущения при ходьбе, трудности с ношением обуви, наличие быстрой утомляемости, появление болезненных мозолей и натоптышей. Через время происходит изменение положения и формы суставов первого и второго пальцев ноги, образуется «шишка», кожный покров в районе шишки имеет красный цвет, происходит небольшая отечность в этом районе.
- Кожа в районе косточки имеет характерную потертость.
- О наличии этой болезни говорят и болезненные «ноющие» ощущения в области стоп, обостряющиеся во время движения.
На среднем этапе вальгусной деформации:
- Характерно образование натоптыша под средней и третьей фалангами пальца.
- Типичными являются отечность и болезненные ощущения в пораженном участке, образование наростов в районе первой головки фаланги.
- В суставах отмечается воспалительный процесс.
На запущенном этапе патологии:
- Данный этап отличается сильными болями на подошве ступни и в большом пальце.
- Кожа под 2 и 3 фалангами, покрывается ороговелостью и мозолями.
- Можно невооруженным глазом увидеть выпирающий нарост-шип.
Диагностика заболевания
Первый этап во время определения диагноза вальгусной деформации большого пальца – это зрительный осмотр врача и определение стадии болезни.
Во время осмотра берутся во внимание, в каком состоянии подошвенные поверхности, упругость (тургор) верхней части ступни, а также сосудистый статус, определяется тактильная чувствительность стоп и функциональность фаланги.
Врач обязан рассмотреть все возможные ограничения передвижений стопы, чтобы точно определить причину патологии. С помощью расстояния между плюсневыми головками определяют степень деформации пальца.
Чаще всего к жалобам пациентов относится: ощущение тяжести после больших физических нагрузок, ноющие боли в передней части ступни, скованность во время движения.
Дополнительные способы
Также есть ряд дополнительных диагностических способов:
- С помощью компьютерного анализа – подометрия, дает возможность выявить давление на стопы.
- Анализ снимка ноги – дает возможность максимально точно определить степень вероятного плоскостопия, также определяется степень нагрузки на ноги.
- Чтобы выявить детальные изменения стопы, больного отправляют на рентгенографию.
Согласно всем результатам этой комплексной диагностики и выбираются соответствующие способы лечения деформации стопы.
Лечение
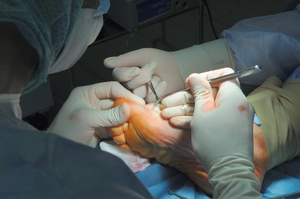
Поскольку проявления, которые похожи на признаки вальгусной деформации ноги, можно наблюдать и при иных ортопедических заболеваниях стопы, то для начала необходимо обратиться к опытному специалисту, который может поставить точный диагноз. Если диагнозом является именно это заболевание, то можно проводить лечение. Нужно быть готовым к тому, что оно будет довольно трудоемким и затяжным.
Лечение деформации большого пальца можно поделить на два вида: хирургическое и консервативное. Последний вид применяется в начальных стадиях патологии и, увы, совершенно не во всех случаях имеет полностью положительный результат. Невзирая на это, за счет своевременного и правильного подхода можно существенно замедлить последующий прогресс деформации или на время отсрочить проведение операции.
Рассмотрим детальней методы консервативного лечения:
- медикаментозная терапия, она состоит во вводе в полость суставов гормональных препаратов (например, таких как гидрокортизон или дипроспан). Они удаляют воспалительный процесс,
- физиотерапевтический курс,
- использование супинаторов, ночных шин и ортопедической обуви, а также стелек и межпальцевых прокладок, ортопедических корректоров (применение данных приспособлений немного притормаживает развитие патологического процесса, устраняет болезненные ощущения и исправляет походку).
Также в лекарственном лечении возможно назначение кортикостероидов и одновременно с ними использование противовоспалительных препаратов. Для лучшего результата сюда же добавляется совместно и физиотерапевтический курс. В случае, если вальгус является следствием какого-то системного заболевания, то для начала определяют причины, которые спровоцировали основную патологию, приведшую к вальгусной деформации стопы, и лечат ее.
Во время лечения немаловажную роль имеет правильно выбранная для каждого больного ортопедическая обувь. Она обязана иметь определенную мягкость, широкий носок, возможен каблук не более 4-х см. На первых этапах вальгусной деформации лечение начинается с рекомендаций по правильному выбору обуви – с широким носком, который устранит неудобства и сократит давление, свободной и уютной, это не допустит последующих деформаций.
Очень часто вальгусную деформацию большого пальца ноги сопровождает плосковальгусная деформация – плоскостопие. Во время плоскостопия меняется направление оси ноги и снижается ее свод. В этом случае обувь обязана иметь плотный супинатор, а также жесткий и высокий задник. Очень важно использовать ортопедические стельки, наилучший вариант – это если их делают по личному заказу, в этом случае можно брать в учет даже малейшие особенности ступни пациента.
Если рассматривать физиотерапевтические процедуры, то тут довольно хороший эффект имеет ударно-волновая терапия. За счет ее лечебного действия повышается циркуляция крови в пораженном месте, а также снижается отечность и болезненные ощущения.
Хирургическое вмешательство, как правило, используют уже на запущенных этапах заболевания. Операцию вальгусной деформации стопы можно сделать и на начальном этапе, в данном случае хирургическое вмешательство одновременно является и профилактикой артроза суставов. Современные технологии проведения операций не разрушают сустав, сохраняя его подвижность и опороспособность.
Сегодня известно более 100 разных способов операций вальгусной деформации ноги. Общей задачей данных способов является уменьшение угла отхода пальца, что дает возможность поставить его в правильное положение.
Есть и такие варианты операций:
-
удаление новообразования оперативным способом,
- имплантация суставов,
- реконструкция деформированных костей,
- проксимальная и дистальная остеотомия, она состоит в изменении угла между фалангами,
- операция, при помощи которой уравновешиваются мышцы около суставов,
- пересадка сухожилий,
- артродез – фиксация сустава,
- и еще примерно 93 способа, которые выбираются индивидуально.
Реабилитация после операции может продолжаться 1-2 месяца, потому в течение 1,5 месяцев врачи рекомендуют надевать ортопедический сапог, он надежно фиксирует больную конечность и обеспечивает ей покой при движении.
Помимо вышеописанных способов лечения без операции, на ранних этапах болезни хороший результат показывает выполнение специальных упражнений. Они укрепляют ослабленные мышцы, разрабатывают пальцы ног. Главное, чтобы они делались каждый день и без пропусков.
Помимо упражнений, необходимо еще и ежедневно выполнять общеукрепляющий массаж, но не только ног, а также спины, бедер, ягодиц.
И в конце, нужно поговорить о прогнозе данной болезни. При несильной деформации, если лечение началось на начальном этапе, можно сохранить функцию суставов стоп, а также их внешний вид. На запущенных этапах болезненные ощущения могут остаться даже после проведения операции. Учитывая это, важно все время следить за здоровьем и, при появлении каких-то подозрений на вальгусную деформацию, сразу же обращаться к врачу. Самолечение недопустимо, оно только затянет болезнь.
